【文献解读】
子宫内膜癌分子分型预测放射治疗反应
子宫内膜癌分子分型是指是通过对肿瘤组织分子特征的分析,根据三个关键分子的状态(POLE、MSI和TP53),将子宫内膜癌分为临床和预后特征完全不同的四种类型:POLE突变型、MSI-H型、低拷贝型(CN-L)和高拷贝型(CN-H)。分子分型是目前国际上对子宫内膜癌诊断的最新突破性进展,自2013年TCGA首次提出以来,已经被广泛接受,并被列入多项国际和国内指南及专家共识,如NCCN子宫内膜癌指南、ESMO子宫内膜癌指南及ESGO/ESTRO/ESP子宫内膜癌指南。目前,多项回顾性/前瞻性临床研究正在开展,为子宫内膜癌分子分型的临床应用提供更多高级别医学证据支持。
PORTEC研究组于2023年在《Journal of Clinical Oncology》杂志上发表了题为“Molecular Classification Predicts Response to Radiotherapy in the Randomized PORTEC-1 and PORTEC-2 Trials for Early-Stage Endometrioid Endometrial Cancer”的文章。该研究评估了子宫内膜癌分子分型对早期子宫内膜样癌进行盆腔外照射和阴道近距离治疗的预测价值。

一、研究背景
目前,多项国际指南推荐分子分型用于高风险子宫内膜癌的预后评估及指导辅助治疗。但是,分子分型对于放射治疗获益的预测价值尚未有相关研究。对于放射治疗,不同分子分型的子宫内膜癌可有不同的治疗反应。同源重组缺陷(HRd)的p53abn型子宫内膜癌因不能修复辐射诱导的双链断裂而对放射治疗敏感。MMRd型子宫内膜癌具有受损的碱基错配修复功能,因而不能修复放疗诱导的单链断裂。此外,PTEN失活与放射治疗敏感性增高相关。因此, 研究者基于PORTEC-1和PORTEC-2 两项临床试验的数据回顾性分析分子分型对早期子宫内膜样子宫内膜癌放射治疗获益的预测价值。
二、研究设计
回顾性纳入PORTEC-1和PORTEC-2 两项临床试验共1141例子宫内膜癌患者(图1)。在PORTEC-1试验中,盆腔外照射(pelvic external beam radiotherapy,EBRT)与无辅助治疗进行比较;在PORTEC-2试验中,经阴道近距离放射治疗(vaginal brachytherapy,VBT)与EBRT进行比较。所有患者均进行子宫内膜癌分子分型检测,并根据WHO-2020分类,分为4种类型:POLE mutation型、MMRd型(MSI-H型)、p53-abnormal型(高拷贝型)和NSMP型(低拷贝型)。
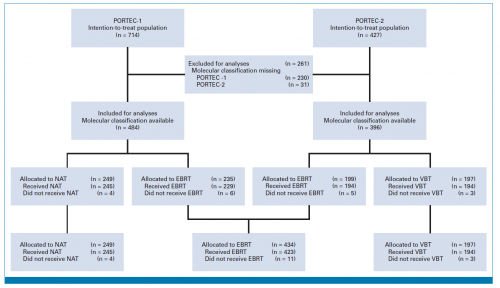
图1:试验流程
三、研究结果
纳入研究的子宫内膜癌患者临床特征
在1141例意向治疗患者中(PORTEC-1,n=714;PORTEC-2,n=427),880例(77.1%)进行了分子分型。其中,大部分为I期子宫内膜样癌(97.2%),分期更高或非子宫内膜样癌分别为0.5%和2.3%(表1)。最常见的分子分型为NSMP(56.5%)和MMRd(28.1%),而POLEmut(7.5%)和p53abn(8.0%)均占比较低。PORTEC-1和PORTEC-2试验的中位随访时间分别为12.4年和10.5年,整体人群的中位随访时间为11.3年。
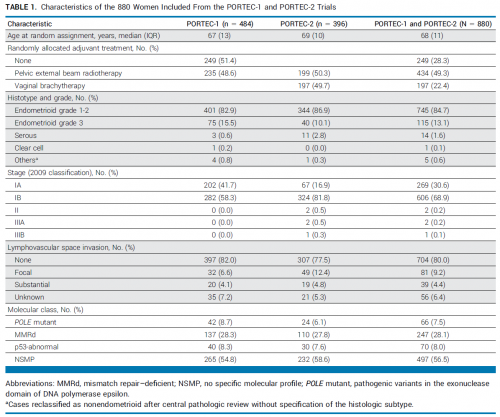
表1:子宫内膜癌患者临床特征(n=880)
主要分析
在PORTEC-1试验中,接受EBRT的5年无局部复发生存显著优于无辅助治疗(97.4% vs. 88.3%,P=0.0006)(图2A)。对于POLEmut型,不论有无接受EBRT,均未发生局部复发;对于MMRd型(95.7% vs. 90.3%,P=0.52)和p53abn型(96.2% vs. 72.2%,P=0.15),接受EBRT较无辅助治疗存在获益但未达显著性;而NSMP型可显著获益于EBRT治疗(98.3% vs. 87.7%,P=0.00046)(表2;图3 A-D)
在PORTEC-2试验中,接受VBT或EBRT 的5年无阴道复发生存无显著差异(97.8% vs. 97.9%,P=0.98),而接受EBRT 的5年无盆腔复发生存更佳(98.9% vs. 98.9%,P=0.010)(图2B)。对于POLEmut型,不论有无接受何种治疗,均未发生盆腔内复发;对于MMRd型,接受VBT和EBRT有较低的风险发生阴道复发(96.2% vs. 100%, P=0.20);对于p53abn型,接受EBRT有更好的生存(5年无疾病复发率:100% vs. 68.6%,P=0.055);而NSMP型两组生存无显著差异(98.2% vs. 97.2%,P=0.38)(表2;图4 A-D)
次要分析
880例子宫内膜癌患者随机分配进行EBRT(49.3%)、VBT(22.4%)或无辅助治疗(28.3%),各组5年无局部复发生存分别为97.1%、93.0%和88.3%(P=0.001)(图2C)。对于POLEmut型,未发生疾病复发,因而放射治疗无临床获益;
对于MMRd型,接受VBT和EBRT有较低的风险发生阴道复发(96.2% vs. 100%, P=0.20),同时接受EBRT或VBT治疗较无辅助治疗有一定的临床获益(94.2%或94.2% vs. 90.3%,P=0.74);对于p53abn型,接受EBRT较无辅助治疗或VBT有显著的生存获益(96.8% vs. 72.2%/64.3%,P=0.048);而NSMP型进行放射治疗(EBRT或VBT)有显著的临床获益(98.3%/96.2% vs. 87.7%,P=0.00005)(表2)
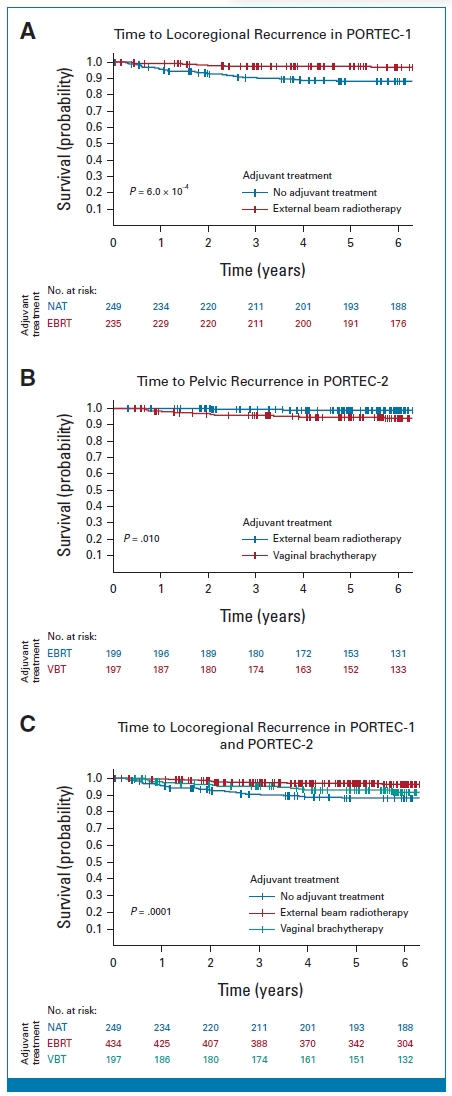
图2:PORTEC-1和PORTEC-2试验接受不同辅助治疗复发生存分析
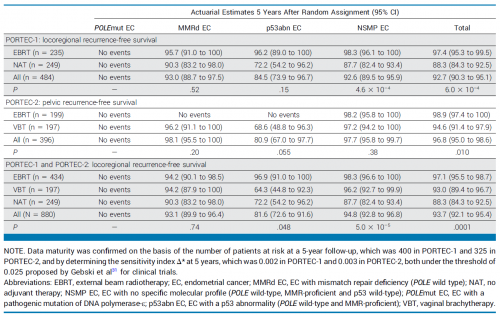
表2:不同子宫内膜癌分子分型患者辅助治疗生存获益
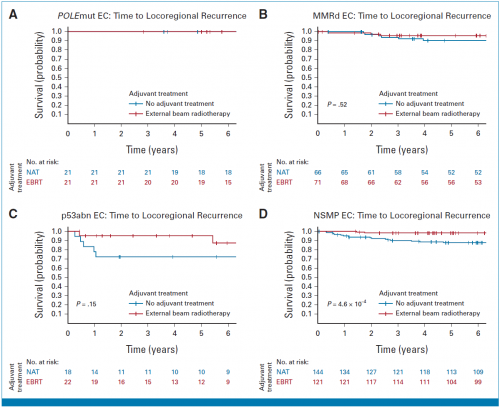
图3:在PORTEC-1试验中分子分型与局部复发生存
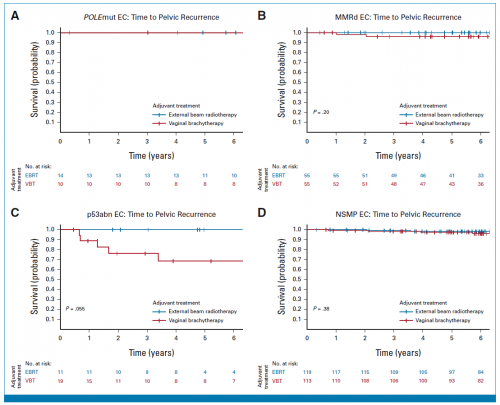
图4:在PORTEC-2试验中分子分型与局部复发生存
四、总结
分子分型可预测I期子宫内膜样子宫内膜癌的放射治疗获益。POLEmut型患者不进行放射治疗是安全的,可减少毒性及提高生活质量。EBRT和VBT对于I期MMRd 型子宫内膜癌有临床获益,但与无辅助治疗的差异未达到显著性。I期p53abn型子宫内膜癌有较高的复发风险,进行EBRT较VBT和无辅助治疗有更好的局部控制。I期NSMP子宫内膜癌可从辅助放疗中显著获益,VBT和EBRT一样有效,但VBT毒性要轻得多,可优先选择。因此,推荐所有早期子宫内膜样子宫内膜癌患者进行分子分型,以匹配最合适的辅助治疗策略。
参考文献
Molecular Classification Predicts Response to Radiotherapy in the Randomized PORTEC-1 and PORTEC-2 Trials for Early-Stage Endometrioid Endometrial Cancer. J Clin Oncol. 2023 Sep 20;41(27):4369-4380. doi: 10.1200/JCO.23.00062
SGO018:子宫内膜癌分子分型检测
基于二代测序技术和免疫组织化学技术,联合检测POLE和TP53基因突变及MMR(MLH1、PMS2、MSH2和MSH6)和p53表达,评估子宫内膜癌分子分型,包括POLE突变型、MSI-H型、低拷贝型(CN-L)和高拷贝型(CN-H),以提示预后(低风险、中风险和高风险)和指导辅助治疗选择(无需辅助治疗、经阴道近距离放射治疗、盆腔外照射或盆腔外照射联合化疗)
|
项目编号 |
项目名称 |
检测内容 |
检测方法 |
检测周期 |
样本类型 |
|
SGO018 |
子宫内膜癌分子分 型检测 |
检测POLE和TP53基因突变及MMR(MLH1、PMS2、MSH2和MSH6)和p53表达,评估子宫内膜癌分子分型以提示预后和指导辅助治疗选择 |
NGS+IHC |
10个自然日 |
组织 |
 健康教育网
健康教育网